Ne Okuyacaksınız
Lupus (SLE), vücudun bağışıklık sisteminin aşırı aktif hale geldiği ve normal, sağlıklı dokulara saldırdığı, vücudunuzda iltihaplanmaya neden olan kronik bir otoimmün hastalıktır.
Bağışıklık sistemi; vücudu hastalıklara karşı koruyan mekanizmadır. Sağlıklı beslenme, yeterli mineral ve vitamin alımı ile güçlenir. Vücutta lenf bezleri ile organize çalışır. Hastalık oluşturabilecek bir mikrobun vücuda girmesi halinde lenf bezlerini uyararak, savaşçı hücreler üretir. Bu hücreler (antikor) hastalık etkeni olan mikroplar ile savaşır ve vücudu korumaya çalışır.
İlk kez 1833’de Fransız dermatoloğu Biett tarafından kronik dermatolojik bir rahatsızlık olarak tanımlanmıştır ve 1851’de Cazanave ”Lupus eritematozus” ismini kullanmıştır. Osler 1890’da hastalığın sistemik özelliklerine dikkat çekmiştir. 1948’de Hargraves, Lupus Eritematozus “LE” hücre fenomenini, 1957’de Frio, indirekt immünfloresan yöntemle antinükleer antikor (ANA) varlığını göstermiştir. Daha sonra anti-DNA antikorun saptanması hastalığın otoimmün özelliğini kanıtlamış ve diğer gelişmelere katkı sağlamıştır. İmmünoloji ve modern genetik alanında bilgilerin hızla artması ile son 10 yılda sistemik otoimmün hastalıkların prototipi olan SLE patogenezinde ve tedavisinde gelişmeler kaydedilmiştir.
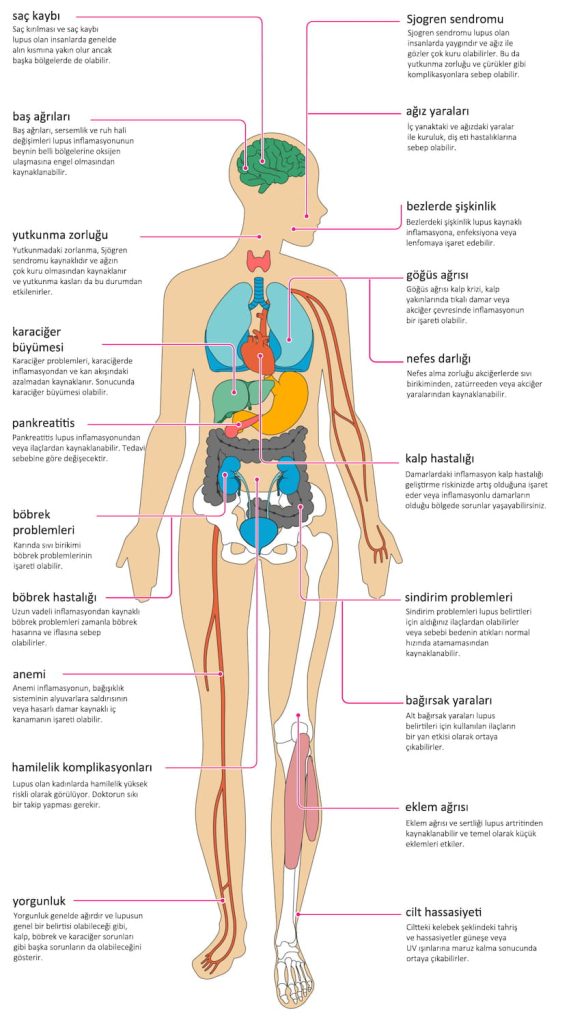
Hastalık klinikte ateş, eklemlerde şişlik, ciltte eritemli döküntülerden, böbrek, santral sinir sistemi, akciğer gibi organ ve sistemlerin etkilenmesine kadar çeşitlilik gösterir. Hastaların büyük kısmında halsizlik yorgunluk ateş, kas ağrıları ve kilo kaybı gibi spesifik olmayan sistemik semptomlar yanında, spesifik organ ve sistem semptomları bulunabilir. Hastalık, bazen ateş ile başlayarak enfeksiyonu taklit edebilir veya sinsi bir şekilde aylar ve yıllarca ateş, yorgunluk, halsizlik semptomları ile seyredebilir.
Lupus Hastalığı Hakkında Hızlı Bilgiler
- Lupus, vücudun bağışıklık sisteminde problemlere yol açan otoimmün bir hastalıktır. Hafif veya hayatı tehditkâr olabilir.
- Lupus hastalığı bulaşıcı değildir.
- Sadece “lupus” olarak adlandırdığımız tip sistemik lupus eritematozus veya SLE olarak bilinir.
- Lupus hastalarının %90’dan fazlası kadınlardır.
- Bu hastalık 15 ila 45 yaşları arasında daha yaygındır.
- Doktorların çoğu lupusun genetik ve çevresel uyaranlara bağlı olduğuna inanmaktadır.
- Risk faktörleri arasında aşırı stres, güneş (ultraviole) ışığa maruz kalma, sigara, bazı ilaçlar ve antibiyotikler, enfeksiyonlar, Epstein-Barr virüsü (çocuklarda) ve bazı kimyasallara maruz kalma bulunur.
- Lupus hastalığının kesin bir tedavi olmamasına rağmen, lupus ve semptomları ilaçlarla kontrol edilebilir.
- Lupus tedavisi seçenekleri kortikosteroidler, immünosüpresif ilaçlar ve yaşam tarzı değişikliklerini içerir.
Lupus nelere yol açar?
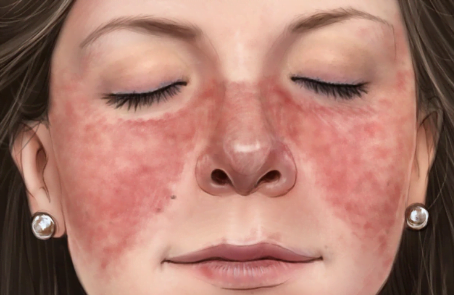
- Yanaklarda ve burun köprüsü üzerinde ‘kelebek döküntü’ adı verilen kırmızı bir döküntüye neden olur. Bir de yüzde, kafa derisinde, kulaklarda, göğüste ve kollarda görülen bozuk para şeklinde, pullu ve kabarık bir döküntü de görülür, bunlar iyileşirken iz bırakabilir.
- Işığa karşı hassasiyet, güneş ışığına karşı aşırı deri reaksiyonu gözlenir. Genelde giysilerle örtülen kısımda görülmez.
- Ağızda ya da burunda küçük, ağrısız yaralar çıkabilir. Burundakiler, burun kanamasına neden olabilir.
- Eklem ağrıları ve şişliği lupus hastalarının büyük çoğunluğunu etkiler. Ağrı bir eklemden diğerine geçebilir ve vücudun iki tarafında aynı eklemlerde simetrik olarak görülebilir.
- Akciğerleri ve kalbi saran tabakalarda iltihaplanma, kalp ve akciğer çevresinde sıvı toplanmasına neden olabilir. Nefes alırken artan türde bir göğüs ağrısına neden olur.
- SLE’li hastaların neredeyse tümünde böbrek hasarı vardır. Başlangıçta genellikle belirti vermez ve ancak idrar tahlili ve böbrek işlevine yönelik yapılan kan tetkikleriyle saptanabilir. Belirgin böbrek hasarı olanlarda idrarda protein ve/veya kan ve özellikle ayaklarda ve bacaklarda olmak üzere şişlik görülebilir.
- Merkezi sinir sisteminde de hasarlar oluşturabilir; baş ağrısı, nöbetler ve dikkati toplamada ve anımsamada güçlük, duygu durum değişiklikleri, depresyon ve psikoz (düşünmenin ve davranışın bozulduğu ciddi bir mental durum) gibi nöro-psikiyatrik sorunlar gözlenebilir.
- Kan hücresinde bozukluklar yaratabilir.
Lupus Yorgunluğu ve Ağrılarının Günlük Yaşam Aktivitelerine Etkisi
Sistemik Lupus Eritematozus’lu hastalarda oluşan ağrı ve yorgunluğun günlük yaşam aktivitelerine etkisini ne düzeyde etkilediğine ilişkin 30.09.2009 – 15.05.2010 tarihleri arasında Ege Üniversitesinde yapılan bir araştırmaya göre;
Yorgunluk Şiddeti Ölçeği puan ortalaması 6,0 (yorgun); Günlük Yaşam Aktiviteleri İndeksi puan ortalaması 18,0 (bağımsız); Enstrümental Günlük Yaşam Aktiviteleri İndeksi puan ortalaması 24,0 (bağımsız); McGill Ağrı Ölçeği’ne göre sorulan andaki ağrı puan ortalaması 1,56 (rahatsız edici) olarak saptanmıştır.
Yorgunluk ile Enstrümental Günlük Yaşam Aktiviteleri İndeks puanları arasında düşük düzeyde negatif yönde bir ilişki bulunmuştur. Yorgunluk Şiddeti Ölçek puanı arttıkça Enstrümental Günlük Yaşam Aktiviteleri İndeks puanı azalmaktadır.
Yorgunluk Şiddeti Ölçeği ile Ağrı Ölçeği puanları arasında orta düzeyde pozitif yönde anlamlı bir ilişki olduğu bulunmuştur. Yorgunluk Şiddeti Ölçek puanı arttıkça ağrı şiddeti puanı da artmaktadır.
Bu araştırma ağrı ve yorgunluğun Sistemik Lupus Eritematozus’lu hastaların günlük yaşam aktivitelerine etki ettiğini göstermiştir.
Epidemiyoloji
SLE sıklığı çalışma yapılan popülasyonun özelliklerine göre (yaş, cins, etnisite) ve çalışma süresi gibi faktörlere bağlı değişiklikler göstermekle birlikte 15-40/100.000 olduğu düşünülmektedir. Hastalığın hafif formları, günümüzde daha erken tanınabildiği için sıklığının giderek arttığı gözlenmektedir. Siyah ırkta, beyaz ırka kıyasla 3-4 katı daha fazladır. Kadın/erkek oranı 9/1’dir. Hastalık kadınlarda, özellikle doğurganlık yıllarında sık görülür. Hastaların %65’inde başlangıç yaşı 16-55 yaş arasında olup, olguların %20’si 16 yaş altında ve %15’i 55 yaş üstünde tanı almaktadır. Çocukluk yaşlarında kızlar erkek çocuklara oranla üç katı daha fazla hastalanır.
Etyopatogenez
Hastalığın nedeni kesin bilinmemektedir. SLE patogenezinde genetik ve çevresel faktörlerle birlikte hormonların önemli rolü bulunmaktadır. Bu faktörler, immün toleransın kırılmasına neden olarak endojen antijenlere karşı immün cevabın başlamasına katkıda bulunurlar.
A. Genetik Faktörler
Bazı toplumlarda, ailelerde veya ikizlerde genetik yatkınlığın önemini destekleyen bulgular gözlenmiştir. Tek yumurta ikizlerinde birlikte görülme olasılığı %25, çift yumurta ikizlerinde %5 civarındadır. Aynı ailenin birden fazla bireyinde hastalığın görülme sıklığı %5-12 arasında bulunmuştur. Semptomu olmayan ailenin diğer bireylerinde bazı benzer kan testleri pozitif olarak görülebilir. Çalışmalar immün cevap ve inflamasyonla ilgili genlerin önemini ve hastalık immün sistemin tüm komponentlerinin esas olarak etkilendiğini göstermiştir. SLE gelişiminde çoklu genlerin etkisi olduğunu desteklemektedir. Ancak genetik faktörler hastalık oluşmasında tek başına yeterli değildir, diğer faktörlerin de katkısı önemlidir.
B. Çevresel Faktörler
Başlıca stres, ilaçlar, ultraviyole ışınları ve enfeksiyonlar gibi çevre faktörlerinin hastalığın alt tiplerini tetiklediği iyi bilinmektedir.
a. Enfeksiyonlar: Enfeksiyon ajanları, özellikle virüsler ve bazı bakteriler hastalığı aktif edici olarak görülmüştür. Bazı virüsler ve bakteriler, çevredeki toksinler ve bazı kimyasal maddeler hastalığın aşırı aktivitesine yol açabilir.
b. Güneş Işınları (UV): Güneş ışığı hastalığın gelişmesini ve alevlenmesini tetikleyen çevresel bir faktördür. Hastaların yaklaşık %50’si ışık hassasiyetini tanımlar, özellikle ultraviyole B sorumlu tutulmaktadır.
c. İlaçlar: Procain amide, hydralazin, diphenilhydantoin ve isoniazid gibi bazı ilaçların uzun süre kullanımı ANA yapımına neden olur ve klinik olarak lupusa benzer belirtiler görülebilir, bu durum “ilaca bağlı lupus” veya “lupus benzeri sendrom” olarak bilinir. Bu ilaçların ve metabolitlerinin ortak özelliği, reaktif aromatik amin ve hidrazin grubu içermeleridir, ancak etki mekanizmaları iyi bilinmemektedir.
C. Hormonlar
SLE gelişmesinde kadın cinsiyeti önemli bir risk faktörüdür. Cinsiyet hormonlarından estrojen, antikor üretimini arttırır, testesteron ise azaltır. SLE’li hastalarda ve lupuslu fare modellerinde estrojen ve androjen metabolizmasında anormallikler saptanmıştır. SLE’li kadın ve erkek hastalarda estrojen hidroksilasyonunda artma ve estrojenik uyarıda uzama, B lenfosit hiperaktivitesine ve çeşitli immün regülasyon anormalliklerine yol açabilir.
Lupus Hastalığının Belirtileri
Lupus hastalığı, tüm vücudu etkileyebildiğinden çok farklı belirti ve bulgularla kendini gösterebilir. Özellikle hastalığın başlangıç aşamalarında eklem ağrısı ve genel hastalık belirtileri sıktır. Lupus hastalığında en sık görülen belirti ve bulgulardan bazıları;
- Yorgunluk
- Halsizlik
- Cilt değişiklikleri. Özellikle burun ve yanaklarda görülen kelebek şeklindeki döküntü tipiktir. Fakat ciltte güneşe maruz kalan her alanda döküntü gelişir.
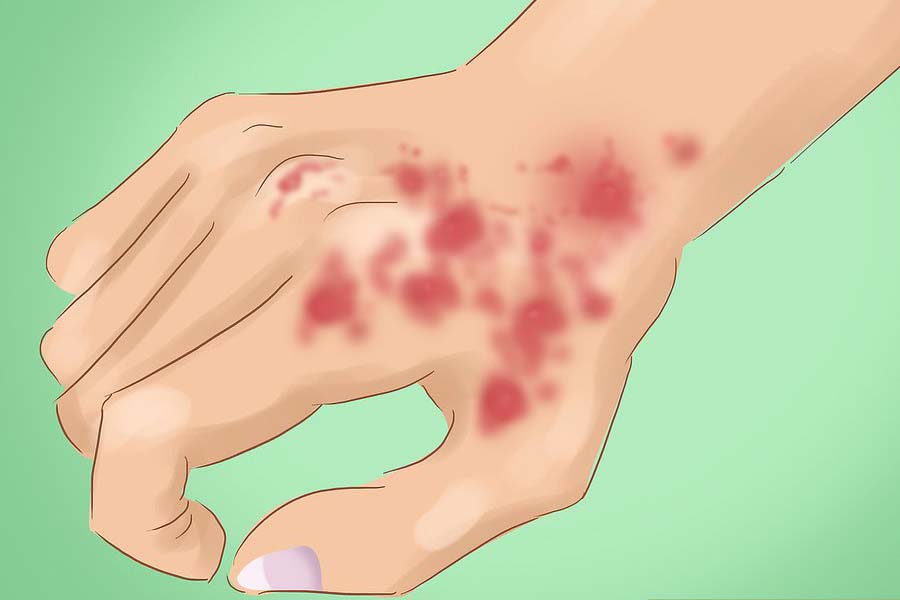
- Damarlarda iltihaplanmaya bağlı bulgular. Cildin küçük damarları sıklıkla etkilenir ve vaskülit olarak adlandırılan iltihap gelişir. Tırnakların etrafında leke şeklinde bir cilt altı kanama vardır. Ayrıca, ağız mukozasında da iltihaplanma yapabilir.
- Saçlarla ilişkili bulgular. Saçlarda bölgesel dökülmeler olabilir ve genellikle bu dökülen saçların yerine yenileri gelmez.
- Parmak uçlarında soğukta ortaya çıkan beyaz ve mor renk değişiminin olduğu raynaud sendromu önemli bir bulgudur.
- Eklem bulguları. Hem büyük hem de küçük eklemlerde artralji yani eklem ağrısı vardır. Ağrı özellikle sabahları daha belirgindir. Bazı hastalarda artrit yani eklem iltihabına bağlı şişme, kızarma ve ısı artışı da görülür.
- Kas tutulumu. Kaslarda ağrı ve iltihaplanma gelişir.
- Böbrek bulguları. Böbrek tutulumu hastaların %70’inde görülür. Bu kişilerde idrarda kan ve protein tespit edilir. Dokularda sıvı tutulumuna bağlı ödem gelişir. Ağır vakalarda böbrek yetmezliğine kadar gidebilen böbrek iltihabı görülebilir.
- Sinir sistemiyle ilişkili migren, epilepsi, denge problemleri gibi belirtiler ve psikolojik problemler vardır. Bazı hastalarda inme ortaya çıkabilir.
- Sindirim sistemi tutulumu ve pankreatit nedeniyle sindirim problemleri sıktır.
- Göğüs ağrısı gibi akciğer ya da kalp zarında iltihaplanma bulguları vardır. Akciğer zarları arasında sıvı birikimi ve iltihaplanma olduğunda nefesle artan bir göğüs ağrısı ortaya çıkar. Kalp zarı iltihaplanmasına ise perikardit denir ve lupusta sıktır.
- Akciğer dokusunda iltihaplanma neticesinde zatürre gelişir.
- Lenf nodları, dalak ve karaciğerde büyüme vardır.
- Periton adı verilen karın zarı iltihaplandığı için karın ağrısı görülür.
Sistemik Lupus Eritematozus İmmünolojik ve Patolojik Özellikler
Etyoloji bilinmemesine rağmen, hücresel ve humoral immünite bozuklukları ve immün regülasyon bozukluğuna ilişkin patolojik bulgular kısmen bilinmektedir.
Lupus semptomları başlamadan yıllar önce oto antikorların var olduğu saptanmıştır. Hastalık, semptomlardan önce oto antikorların pozitif olduğu preklinik faz ile başlar ve sonra hastalık için daha spesifik oto antikorlar gelişir, ancak sadece oto antikor varlığının hastalık gelişimi için yeterli olmadığı, genetik ve çevresel faktörlerin de etkin olduğu bildirilmektedir.
Patoloji
SLE’nin temel patolojik özelliği inflamasyon ve vasküler patoloji; immün kompleks depolanması ve vaskülit/ vaskülopati ile ortaya çıkar. SLE’da pek çok patolojik bulgu varlığına rağmen tanıya katkıları aynı ölçüde değildir. SLE tanısını kuvvetle düşündüren bir bulgu, hematoksilen cisimciklerin varlığıdır.
A. Cilt Lezyonlarında Patolojik Bulgular
Dermal-epidermal birleşme bölgesinde ödem, vakuolizasyon, fibrinoid nekroz, damar ve follikül çevresinde mononükleer hücre infiltrasyonu bulunabilir, kronik lezyonlarda hiperkeratoz folliküler tıkaçlar ve cilt eklerinde atrofi bulunur. Direkt immünfloresan yöntem ile gösterilebilen immünglobulin (IgG,IgM ve IgA ) ve komplemanın (C3) dermal-epidermal birleşme yerinde depolanmaları, immün komplekslerin dokuda varlığını gösterir, cilt lezyonu olmayan bölgelerde de görülebilen bu karakteristik bulgu “lupus band testi” olarak adlandırılır, tanıda yardımcıdır, ancak romatoid artrit, sistemik sklerozis gibi diğer bağ dokusu hastalıklarında da bulunabilir.
B. Damarlarda Patolojik Bulgular
Büyük damarların vasküliti nadirdir, hastaların çoğunda küçük arter ve arteriollerde vaskülit bulguları vardır, damar duvarında ve çevresinde daha çok mononükleer hücre infiltrasyonu ve immün kompleks depolanmaları bulunur. Okluziv vaskülopati, antifosfolipid antikor varlığında sık görülür.
C. Böbrekte Patolojik Bulgular
Hastaların çoğunda böbrek biyopsisinde değişiklikler bulunur. Isık mikroskopisinde hematoksilen eozin boyanmada lupus için klasik bir bulgu olan “wire loop” görünümü, bazı glomerül kapiller kıvrımlarının bazal membranında eozinofilik kalınlaşmayı gösterir. Hafif derecede böbrek patolojisinde mezangial matriks kalınlaşmasıyla birlikte mezangial hücre artışı veya glomerül kapiller hücrelerinin segmental (fokal) proliferasyonu görülür. Diffüz proliferatif glomerülonefritte hemen tüm glomerüller hastalığa katılmıştır, kapillerlerin içine ve dışına doğru hücre proliferasyonu vardır, dışa doğru proliferasyon bowman kapsül boşluğunu doldurur, kresent (hilal görünümü) formasyonuna neden olur. Bowman kapsül kalınlaşması fibröz kresent oluşumuna götürür. İmmünfloresan ve elektron mikroskobik incelemelerde böbrekte immün depolanmalar gösterilir. Lupus nefritinde glomerül dışında interstisyel inflamatuar infiltratlar, vaskülit ve tübüler lezyonlar bulunabilir.
D. Diğer Patolojik Bulgular
Perikardit otopsi serilerinde sık görülür, morfolojik olarak fibrinöz eksuda, mikroskopik muayenede ödem, damar çevresinde hücre infiltrasyonu, fibrinoid nekroz ve immün depolanmalar bulunur. Klinik olarak myokardın ciddi hastalığı nadirdir, küçük arterlerde fokal fibrinoid değişiklik ve damarlara yakın bölgelerde, septada fibrinoid depolanmalarla birlikte hafif myokardit görülür. Erken yaşta koroner arter hastalığı ve miyokart infarktüsü gelişebilir. Bu klinik tabloda kortikosteroidlerin ve hipertansiyonun hızlandırıcı rolü bilinmektedır. Akciğerde tekrarlayan plörezi ve adezyonlar restriktif akciğer hastalığına yol açabilir. İnterstisyel pnömoni görülebilir. Serebral lupusun nöropatolojisinde vaskülit, mikro infarktlar ve hemorajilerle birlikte küçük damarlarda destrüktif ve proliferatif değişiklikler görülür. Korioid pleksusda immünkompleksler bulunabilir.
Klinik Bulgular
Sistemik lupus eritematozus aktivasyon ve remisyonlarla seyreden kronik bir hastalık olup, başlangıcı ve seyri hastadan hastaya farklılık gösterir. Progresif ve hızlı bir gidiş az sayıda hastada görülür. Tipik hastalık tablosu hastaların az bir kısmında bulunur ve tanıyı kolaylaştırır. Hafif genel semptomlarla başvuran hastalarda tanıda gecikme olabilir. Klinik olarak genç yaş, alopesi, serozit, diskoid lupus varlığı SLE’u hatırlatan işaretler arasındadır.
1. Genel Semptomlar
Halsizlik, yorgunluk, ateş ve kilo kaybı gibi spesifik olmayan genel yakınmalar, hastalığın başlangıcında ve aktivasyon dönemlerinde belirgindir, beraberinde cilt, eklem veya diğer hastalık bulgularının varlığı tanıyı kolaylaştırır. Hastaların yaklaşık %80’inde ateş vardır, genellikle hastalık aktivasyonunun habercisidir ve uygun tedavi verilinceye kadar devam eder. Ateş semptomunu SLE ile ilişkilendirmeden önce infeksiyon nedenler ekarte edilmelidir. Halsizlik hastaların %90’ında, iştahsızlık ve kilo kaybı %60’ında bulunur. Kronik halsizlik ve düşük dereceli ateş, lupus alevlenmesinde sıklıkla ortaya çıkan iki bulgudur.
2. Kas-İskelet Sistemi Bulguları
Eklem bulguları genellikle poliartiküler, simetrik, zaman zaman ortaya çıkan yumuşak doku şişliği ile artralji şeklindedir ve hastaların yaklaşık %90’ında ilk semptomdur. Poliartrit daha az sıklıkta görülür, tipik olarak proksimal interfalangiyal ve metakarpofalangiyal eklemler, el bileği, dirsek ve ayak bileklerini etkiler, çoğu zaman simetriktir. Kısa süreli sabah katılığı hastaların %50’inde bulunur. Romatoid artrite benzer eklem özellikleri nedeniyle, hastalığın erken döneminde tanıda güçlük olabilir. Eklemdeki inflamatuar bulgular bazan gezici olabilir veya devamlılık gösterir, ya da kronikleşebilir.
Radyolojik bulgular genellikle hafif derecededir, eklem çevresinde veya diffüz olarak osteoporoz, yumuşak doku şişliği ve subluksasyonlara bağlı deformiteler olabilir, ancak erozyon yoktur. İmmünsüpresif tedavi alan hastalarda nadiren septik artrit gelişebilir, sinoviyal sıvı incelemesi ve kültür sonuçları ile doğrulanır.
Hastalığa veya tedaviye bağlı olarak, daha çok kortikosteroid kullananlarda eklem ağrısı ile kendini gösteren aseptik kemik nekrozu en çok kalça, omuz ve diz eklemlerini tutar.
Miyalji hastalığın başlangıcında hastaların 1/3’ünde bulunur ve ağrılı ekleme yakın kaslar etkilenir. Hastaların bir kısmında kas hassasiyeti vardır. Kas güçsüzlüğü ve kas atrofileri de bulunabilir. Nadiren kronik miyozit ve fibrozit gelişebilir. Kortikosteroid veya anti-malaryal tedaviye bağlı miyopatiler de görülür.
3. Cilt Lezyonları
Eklem semptomlarından sonra en sık cilt bulguları (%85) görülür. Histolojik olarak lupusa spesifik ve spesifik olmayan lezyonlar bulunur. Spesifik olanlar; a. Akut, b. Subakut ve c. Kronik olarak sınıflandırılır.
A. Spesifik Cilt Lezyonları
a. Akut Cilt Lezyonları:
En karakteristik akut cilt lezyonu malar raş olup yüzde, burun sırtında ve yanaklar üzerinde lokalize hafif bir pembelikten belirgin kırmızılığa kadar değişen eritemdir, yerleşim şekline göre kelebeğe benzetilen bu görünüm, kelebek raş olarak da bilinir. Genellikle akut olarak gelişir, hafif ödemli ve kaşıntılı olabilir, nazolabiyal kıvrımlar normal deri rengindedir, hastalığın başlangıcında hastaların yaklaşık %50’sinde görülür, günlerce ve aylarca devam eder, genellikle güneş ışınlarına maruziyet ile artma gösterir.
Vücudun çeşitli bölgelerinde, gövdede, el-ayak parmak uçlarında, bazan avuç içlerinde veya cildin mekanik travmalara maruz kalan diğer kısımlarında eritemler, telenjektaziler ve tırnak çevresinde (periungual) inflamasyon bulguları görülebilir.
Hastalığın inaktif dönemlerinde eritemler iz bırakmadan kaybolmaya meyillidirler, bazı olgularda eritem kaybolunca yerinde esmer bir pigmentasyon kalabilir. SLE’de büllöz lezyonlar nadirdir.
Güneş duyarlılığı hastaların %50-60’ında saptanır, güneş ışınları ile cilt lezyonlarında artış yanında sistemik bulgularda da artış görülebilir. Hastaların güneşten korunması gereklidir.
b. Subakut Kutanöz Lupus
Subakut kutanöz lupus, genellikle omuzlarda, boyunda ve göğüs üst bölgesinde ve sırtta simetrik yerleşimli, yüzeyel, skarlaşma göstermeyen, güneşe duyarlı eritematöz, karakteristik olarak anüler lezyonlardır. Lezyonlar alevlenme ve iyileşmelerle seyreder. Anti-Ro (SS-A) antikor sıklıkla pozitifdir. Subakut kutanöz lupus lezyonları ile HLA-DR3 antijen arasında ilişki saptanmıştır.
B. Kronik Lezyonlar
Diskoid lezyonlar, SLE klinik tablosunda kronik bir cilt bulgusu olarak bulunabildiği gibi (%10-15), SLE bulguları olmaksızın tek başına cilt lezyonu olarak da gelişebilir. Diskoid lezyon baş-boyun bölgesinde, yüzde sıklıkla zigomatik çıkıntılar üstünde, saçlı deride ve dış kulakta tek veya birden fazla lezyon şeklinde görülebildiği gibi, gövdenin üst kısmında ve ekstremitelerde de yaygın olarak bulunabilir. Lezyon oldukça iyi sınırlanmış, ciltten kabarık, morumsu, eritematöz maküller veya plaklar şeklinde başlar, akut safhada ödemlidir. Lezyon geliştikçe üzeri cilde yapışık skuamla örtülüdür, genellikle pigment kaybı ile santral atrofi bırakarak iyileşir ve saçlı deride ve sakal bölgesindeki lezyonlar kalıcı alopesiye yol açar.
Lupusun Tanısı
Lupus klinik belirtilerle birlikte bazı kan testleri yardımı ile konur. Hastalara tam kan sayımı, böbrek testleri, akciğer grafisi, LE hücresi, anti DNA ve ANA bakılır. Hekim gerekli görürse ve şüphelendiği organ tutulumuna göre daha pek çok test isteyebilir. Başlangıçta tipik hastalık belirtilerini göstermeyen hastalarda tanı koymak çok zordur. SLE pek çok doku hastalığı ile karışabilir.
Klinik tanı dikkatli öykü, klinik semptomların ve tüm sistemik muayenenin değerlendirilmesine bağlıdır. Rutin kan ve idrar incelemesi gereklidir. SLE’un, benzer diğer durumlardan ayırt edilmesi için American Rheumatology Association (ARA) tarafından 1982 yılında tanımlanan ve 1997 yılında gözden geçirilen SLE sınıflandırma kriterleri kullanılır. Hastalarda 11 kriterden 4’ünün varlığı halinde SLE kriterlerine uygun olduğu kabul edilmiştir.
- Malar raş
- Diskoid raş
- Güneşe duyarlılık
- Oral ülserler
- Non eroziv artrit
- Serozit ( a) Plörit veya b) perikardit )
- Böbrek bozukluğu ( a) proteinüri >0.5 g/gün veya 3+ veya b)hücre silendirleri )
- Nörolojik bulgular ( a)Nöbetler veya b)psikoz )
- Hematolojik bozukluklar ( a)hemolitik anemi veya b)lökopeni <4000/mm3 (en az iki defa) veya c)lenfopeni <1500/mm3 (en az iki defa) veya d)trombositopeni <100 000/mm3 )
- İmmunolojik bozukluklar
- Anti-ds-DNA antikorun pozitif olması
- Anti-Sm antikorun pozitif olması
- Pozitif antifosfolipid antikor varlığı;
- IgG veya IgM tipi antikardiyolipin antikor varlığı
- Standart metod ile lupus antikoagülan test pozitifliği
- Son 6 ay içinde yalancı pozitif sifiliz test pozitifliği
- ANA pozitifliği
Lupusun Tedavisi
Lupus hastalığının kesin bir tedavisi yoktur. Tedavi hastalığın ilerlemesini durdurmak, hayati komplikasyonları önlemek ve belirtileri hafifletmek için uygulanır. Bu nedenle erken tanı büyük önem taşır. Çünkü ilerlemiş hastalığı geri döndürmek mümkün değildir.
Tedavi her hasta için hastalığın şiddetine göre özel olarak planlanır. Vücudun pek çok organ ve dokusunda ortaya çıkan iltihaplar için iltihap giderici ilaçların kullanılması şarttır. Bağışıklık sistemini baskılayan steroid grubu ilaçlar da kullanılır. Kan pıhtısı eğilimi olan hastalara aspirin gibi kan sulandırıcı ajanlar reçete edilir.
Kronik otoimmün hastalıkların çoğunda olduğu gibi, SLE düşük ve yüksek derecede aktivite dönemleri ile seyreder. Hastalığın aktivitesini düzenli aralıklarla değerlendirme, aktivasyon dönemlerini erken saptama, tedavi başlangıcında veya değiştirmede kolaylık sağlar. Tedavi, etkilenen organlara göre planlanır ve bulguların tipi ve ağırlığı ile ilişkilidir. Hastalığın kompleks tablosu, tedavinin sürdürülmesinde hekimin yanında hastanın da aktif olarak katılımını gerektirir. Genel olarak hayatı tehdit etmeyen, organ hasarı ile birlikte olmayan hastalar konservatif olarak tedavi edilmelidir. Analjezik, NSAİİ’lar ve antimalaryal ilaçlar bu amaçla verilir. Diğer yandan hasta, hayatı tehdit edici major organların geriye dönüşümsüz fonksiyon kaybı ile risk altında ise agresif tedavi gereklidir. Bu tedavi immünsupresyonu içermektedir. SLE’nin bazı klinik tablolarında immünsüpresif tedavi dışında alternatif tedaviye (antikoagülan, splenektomi, psikoaktif ilaçlar gibi) ve trombozu önlemede profilaktik tedaviye gereksinim olabilir. Bunlar dışında ek tedavi olarak proteinüriyi azaltmak ve renal fonksiyonları korumak için ACE inhibitörleri veya anjiotensin II reseptör blokerleri, hiperlipidemi durumunda statinler verilmelidir. SLE tedavisinde kullanılan başlıca ilaçlar, NSAİİ’lar, anti-malaryal ilaçlar, glukokortikoidler ve immünsüpresif ajanlardır.
Hastanın Hastalık Hakkında Bilmesi Gerekenler ve Alınması Gereken Koruyucu Önlemler
Yeni tanı almış olan hastada emosyonel bir reaksiyon, genel tedirginlik hali gözlenir, bu nedenle hastanın psikolojik bir desteğe ihtiyacı olabilir.
Hasta uyku, dinlenme, güneş ışığından korunma, enfeksiyon riski, beslenme, egzersiz ve doğum kontrolü konularında dikkatli ve bilinçli davranmalıdır, gerekli durumlarda uzman hekime başvurmalıdır.
Günlük yaşamda SLE’lu hastalar normalden daha fazla dinlenmelidir. Aktif hastalık durumunda istirahate önem verilmelidir.
Ultraviyole ışığından korunmak için, geniş kenarlı şapkalar ve uygun giysiler giyilmeli. Güneş ışınlarının kuvvetli olduğu saatlerde dışarı çıkmamalı. Ultaviyole B koruyucu faktör (>15) içeren kremler kullanılmalı.
Bazı ilaçlar (tetrasiklin), UV ışığına hassasiyeti arttırır.
Lupuslu hastalarda, kortikosteroid (kortizon) ve immünsüpresif (bağışıklığı baskılayıcı) tedavi, kalp kapak anomallikleri, ülserli cilt lezyonları ve kronik böbrek yetersizliği gibi durumlar enfeksiyona meyli arttırırlar. Ateşli hastaların hekime kısa zamanda müracaatı, enfeksiyon olup olmadığının incelenerek, gerekli tedaviye uygun dozlarda erken başlanılması önemlidir.
Yılda bir kez enflüanza (grip) aşısı yapılmalıdır.
Hastalığın aktif dönemlerinde aşılardan kaçınılmalıdır. Bağışıklığı baskılayıcı tedavi altındaki hastalarda bağışıklık kazanma daha az etkilidir.
Cerrahi girişim, enfeksiyon, doğum, düşük ve psikolojik stres hastalığı alevlendirebilir.
Kemoterapi alan hastalar ve aktif nefritli hastalar (böbrek hastaları) gebelik önleyici tedbirler almalıdır.
Hastaların izah edilemeyen kilo kaybı, halsizlik, sıvı artışı ve ateş gibi belirtileri olduğunda, doktora başvurmaları önerilir.
Hafif veya orta derecede egzersizlerle (istirahat ve gevşeme periyotları içeren) eklem hareketleri rahatlar, kardiyovasküler komplikasyonlar önlenebilir.
Oral kontraseptif ilaç kullanımında genel olarak hafif veya orta derecede lupus alevlenmesi ve ANA pozitif hastalarda tromboz riskinde artma olduğu bilgileri yanında, bugünkü yaklaşım, ANA negatif, sigara içmeyen, hastalığı stabil olan genç kadın hastalarda kullanımı düşünülebilmekte ve düşük miktarda estrojen içeren preparatların seçilmesi önerilmektedir.
Not: Lupus ciddi immün kronik bir hastalıktır ve her kişide farklılıklar gösterebilir, doktor gözetiminde yaşamanız ve uzman hekiminize danışmadan alternatif tedavilere başvurmayınız ve mevcut tedavinizi değiştirmeyiniz.
Lupus Hastası Kadınlar İçin Bonus





































